Rygsøjlen er opbygget af ryghvirvler, elastiske ledbånd og mellemliggende båndskiver. En båndskive kaldes en diskus, i flertal disci. En diskus består af en bindevævsring og en centralt placeret geleagtig kerne. Diskus giver mulighed for rygsøjlens bevægelighed og fungerer samtidig som stødpude.
Rygsøjlens hvirvler er placeret oven på hinanden, med disci imellem, og er forbundet med elastiske ledbånd. Den bagerste del af ryghvirvlerne danner rygmarvskanalen, der indeholder rygmarven, rygmarvsvæsken samt rygmarvens omkringliggende hinder og blodkar.
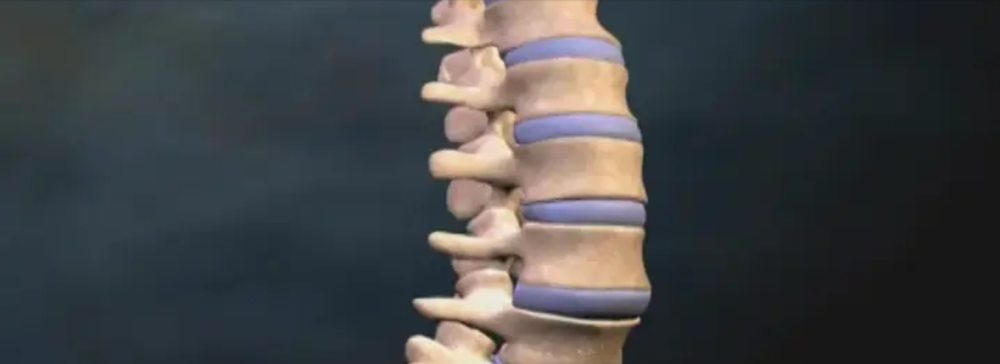
Ryggens disci
Brystrygsøjlen er den del af rygsøjlen, der laver led forbindelse til ribbenene, og sammen med disse danner den selve brystkassen.
En diskusprolaps er en udposning af den geleagtige diskus kerne, som bryder igennem diskus skivens bindevævsring og ledbånd bagud mod rygmarvskanalen. I hals- og brystrygsøjlen kan prolapsen trykke på rygmarven og/eller på de nerverødder, der afgår fra rygmarven mellem hver hvirvel. I lændedelen kan prolapsen kun trykke på nerverødderne og/eller lænderygmarvsforlængelsen.
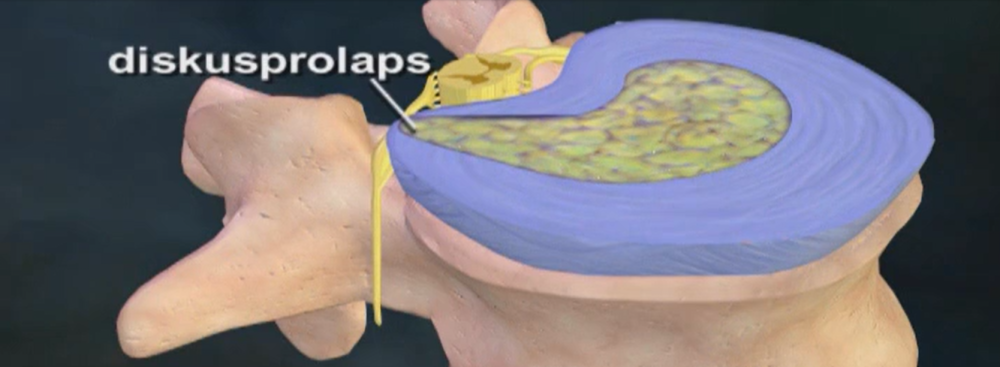
Diskusprolaps i lænden
Hvorfor får man diskusprolaps?
Diskusprolaps i lænden er almindeligt, men som regel sker det hos de 20-40 årige.
Alle kan få diskusprolaps i lænden. Nedenstående forhold øger risikoen for diskusprolaps i lænden:
- Medfødte forandringer eller misdannelser i rygsøjlen
- Tungt arbejde der belaster ryggen meget
- Rygning
En diskusprolaps skyldes en aldersbetinget nedbrydning af bindevævsringen i diskus, der medfører en svaghed, så den bløde del kan pose ud mod rygmarvskanalen. Muligvis disponerer hårdt fysisk arbejde til diskusprolaps. En såkaldt traumatisk diskusprolaps ses af og til i tilslutning til faldulykker, trafikulykker eller anden pludselig overbelastning af rygsøjlen.
Symptomer på en diskusprolaps?
En diskusprolaps kan være symptomfri. Symptomfrie diskusprolapser opdages tilfældigt ved scannings undersøgelser, som f.eks. MR-Scanning.
Sådanne prolapser kræver i langt de fleste tilfælde ingen behandling. Hvis prolapsen medfører symptomer, skyldes det hovedsageligt, at den trykker på nerverødder, rygmarv eller lænderygmarvsforlængelsen.
En diskusprolaps i lænden opstår ofte i forbindelse med et tungt løft eller en pludselig uhensigtsmæssig bevægelse i lænden.
Du vil typisk få smerter i lænden og udstrålende smerte til det ene ben. Det er ikke så tit, at det er i begge ben.
Smerterne lindres normalt, når trykket på nerveroden bliver gjort mindre, fx ved at du ligger ned.
For overbøjning og sidebøjning mod den side, hvor du har ben smerter, gør derimod ofte smerterne større.
Ud over smerter har du ofte ændret følesans i et område på benet.
Du har desuden tit nedsat kraft i benet, ofte så du ikke kan stå på tæer eller hæle.
Derudover kan der være forstyrrelse af din vandladning, afføring- og seksuel funktion. Hvis du får det, skal du omgående kontakte læge.
Hvilke symptomer skal du være særlig opmærksom på?
- Tydelig nedsat styrke i benet, ofte sådan at man ikke kan stå på hæl eller tæer
- Nedsat styrke i begge ben
- Manglende eller nedsat kontrol af vandladning, afføring og/eller seksuel funktion – disse symptomer kræver omgående kontakt til læge.
I langt de fleste tilfælde (cirka 90 procent) kan man behandle en diskusprolaps uden operation (også kaldet konservativ behandling). Den konservative behandling vil i tilfælde af diskusprolaps typisk bestå af aflastning af ryggen og kan underbygges med smertestillende medicin, eventuelt som kombination af flere præparater. Efter nogen tid kan forsigtig genoptræning begyndes, hvis symptomerne er aftagende.
Den konservative behandlings periode er omdiskuteret. I ukomplicerede tilfælde bør behandlings perioden strække sig over otte uger; men det er dog altid en lægelig vurdering i samråd med patienten, om der skal opereres tidligere.
I nogle situationer bør der umiddelbart opereres:
- Ved symptomer på tryk på rygmarven skal der opereres snarligt eller øjeblikkeligt (inden for 6 – 12 timer).
- Ved svær lammelse eller tiltagende lammelse skal der opereres snarligt eller øjeblikkeligt.
- Manglende kontrol over vandladning og afføring kræver øjeblikkelig behandling.
Ved ændringer i symptomerne bør man altid søge læge.
Vandladnings- og afføringsproblemer i kombination med tiltagende lammelse samt spasticitet bør altid føre til øjeblikkelig kontakt til læge.
Kilder:
- Frantz Rom Poulsen, Professor, overlæge, forskningsleder, Neurokirurgisk Afdeling, Odense Universitetshospital
- Erling Peter Larsen, speciallæge i almen medicin,
- Michael Bjørn Russell, prof., overlæge, ph.d., dr. med., Neurologisk afd., Akershus Universitetssygehus, Oslo
- Jette Kolding Kristensen, praktiserende læge, professor, Ph.D., Center for Almen Medicin ved Ålborg Universitet
- Hans Christian Kjeldsen, ph.d., praktiserende læge, Grenå
- sundhed.dk & netdoktor.dk

